脳卒中は、医学的には脳血管障害と呼ばれます。脳の血管が切れる場合(出血性)と脳の血管が詰まってそこから先が虚血する場合(梗塞性)の二つのタイプがあります。どちらも、血管が栄養していた脳の部位や損傷の程度により、一命を取り留めても様々な後遺症が残ります。
後遺症の例:
- 片麻痺(右半身、または左半身の手足、顔などの麻痺)
- 運動障害:
手指の細かい動作ができない・歩行障害・失調症・構語障害 など - 感覚障害:
触覚・痛覚・温度覚などの鈍麻・感覚麻痺・痺れ・視覚障害・嚥下障害・排尿障害・高次脳障害・記憶障害・注意障害・行為障害・言語障害(失語症)・認知障害・感情(気分)障害・その他
脳梗塞・脳出血のあとに残った、顔のシビレ・体のしめつけ感、手足のシビレ痛みなど、、。一生付き合うしかないとあきらめていた症状が、薬や注射に頼らない安全・安心の「遠絡療法」で改善される方が大勢います!
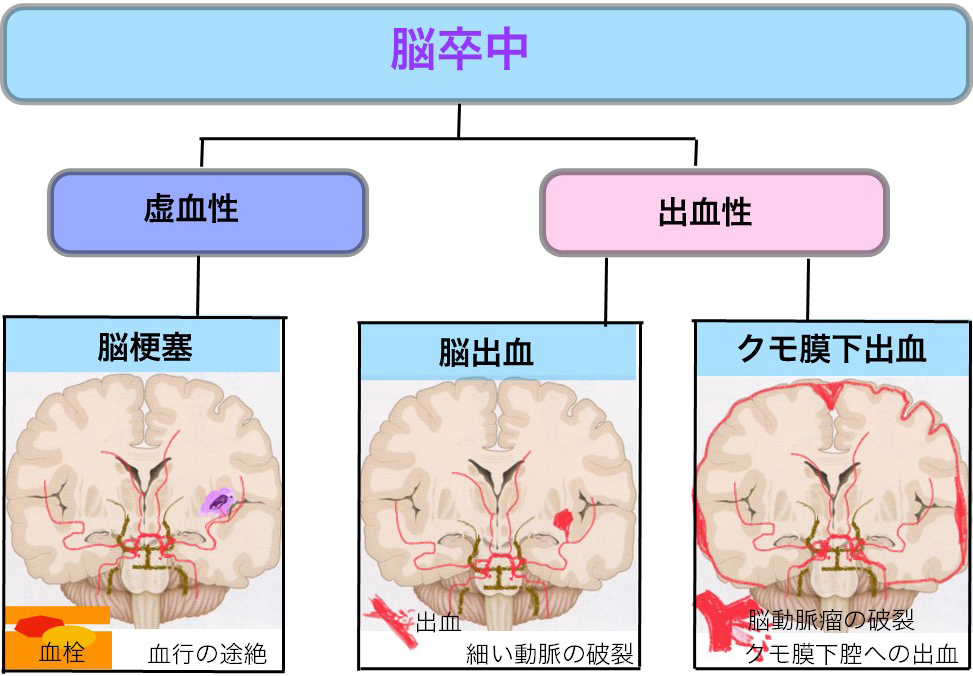
1-脳梗塞の病型と部位
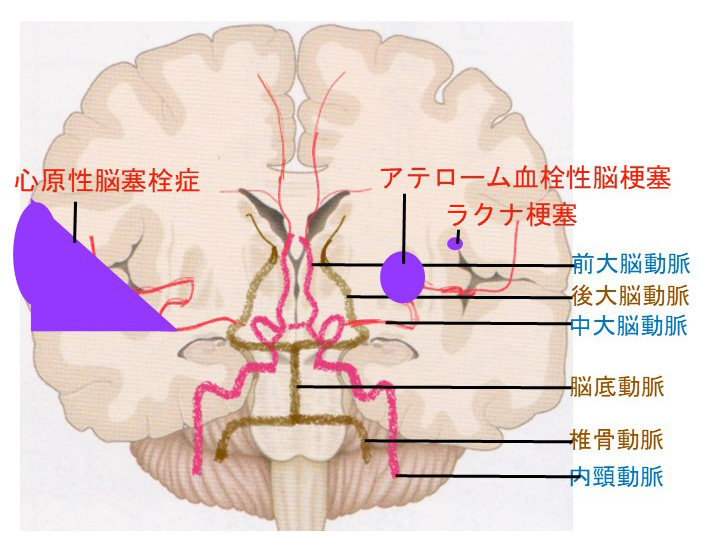
2-脳梗塞の原因・病態と治療
| アテローム血栓性脳梗塞 | 心原性脳塞栓症 | ラクナ梗塞 | |
|---|---|---|---|
| 原因 |
|
|
|
| 病態 |
|
|
|
| 症状 | 睡眠中に発症、起床時に気づく片麻痺、構音障害時に失語、意識障害 | 運動時に発症、短時間で症状完成。片麻痺、意識障害、重篤な症状になることが多い | 運動障害のみ、感覚障害のみ比較的軽いことが多い |
| 治療 | 血栓溶解療法 抗凝固療法 脳保護療法 抗脳浮腫療法 遠絡療法の適用あり |
抗凝固療法 血栓溶解療法 脳保護療法 |
血栓溶解療法 脳保護療法 抗血小板療法 遠絡療法の適用あり |
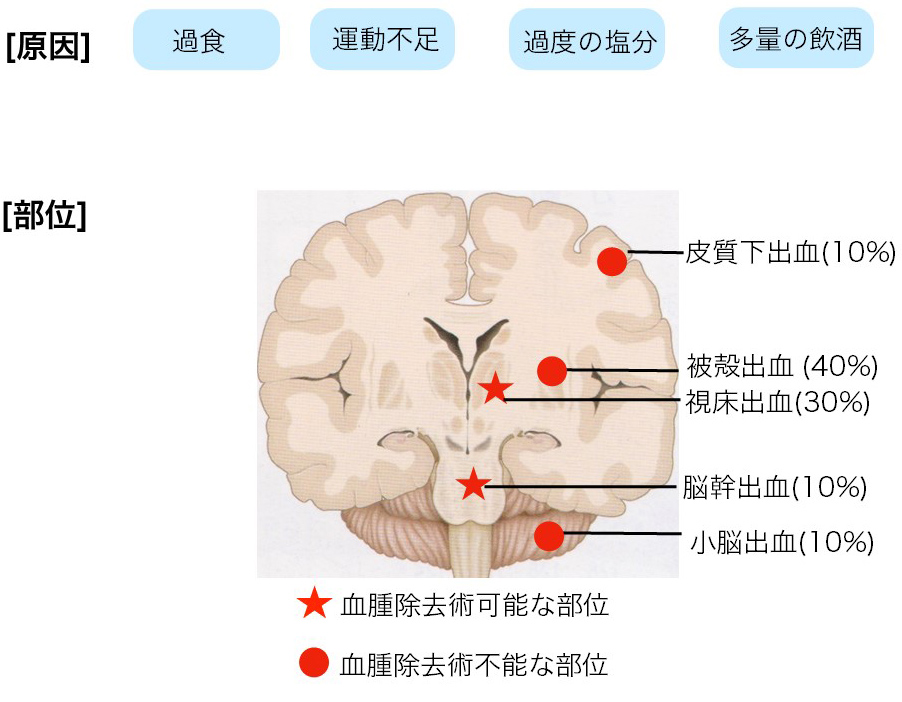
3-脳出血の原因と出血部位
1)被殻出血
| 血管 |
レンズ核線条体動脈 (被殻+淡蒼球) |
|---|---|
| CT |
|
| 症状 |
意識障害 対側の片麻痺・感覚障害 頭痛・けいれん・時に嘔吐 優位半球の運動性失語・劣位半球の失行・失認 |
| 治療 | 遠絡療法・保存療法・出血量31ml以上は血腫除去術 |
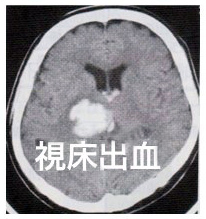
2)視床出血
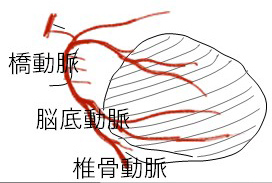
| 血管 |
|
|---|---|
| CT |
|
| 症状 |
意識障害 対側の片麻痺・感覚障害 頭痛・時に嘔吐 優位半球の視床性失語 |
| 予後 | 不良 |
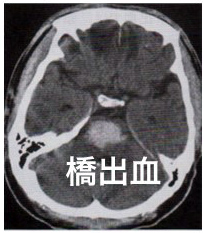
3)脳幹出血(橋出血)
| 血管 |
|
|---|---|
| CT |
|
| 症状 |
強い意識障害・昏睡 四肢麻痺・両側~対側の感覚障害 両側性除脳硬直 呼吸障害・眼球浮き運動 |
| 予後 | 不良 |
4)小脳出血
| 血管 |
|
|---|---|
| CT |
|
| 症状 |
病巣側と同側の運動失調 激しい頭痛(後頭部) 反復する嘔吐 回転性めまい 四肢麻痺はないのに起立・歩行困難 |
| 予後 | 不良 |
(『病気がみえるテキスト』より部分改正)
4-脳卒中後遺症の治療
1)一般的治療
薬物療法(脳循環代謝改善薬など)
リハビリテーション(理学療法・作業療法・言語聴覚療法など)
2)遠絡療法
*急性期(発症後3ヵ月以内)
大脳の出血(梗塞)部位のライフフローを改善することで、ダメージを受けた脳の働きを活性化します。特に浮腫などによる微細な脳細胞の圧迫の改善に効果があり、麻痺などの身体症状の早期回復を促し、後遺症を最小限にとどめる効果が期待できます
*慢性期(発症後4ヵ月以降)
頚部、胸部、腰部の中枢、および麻痺側の手足のライフフローを改善することで、重み感やつっぱり感を軽減します。間脳~脳幹部が活性化され、12脳神経の働きや自律神経が整い集中力や注意力も改善します。リハビリなどのトレーニング効果を発揮する為の土台 を整えます。また、痛みや痺れなどの改善が期待できます。
[症例1]脳出血後左片麻痺・耳の閉塞感・視野狭窄(70才・男性)
左上下肢の麻痺がありますが、杖を使用して屋外自立歩行可能な方です。 左肩~腕~手にかけての重みと腰痛があり、遠絡療法を希望されました。治療直後、肩にあった痛みと腰痛はその場で改善しました。左上肢の重みも軽減しました。同時に、左側の視野の拡がりと耳の閉塞感・詰り感にも改善が生じました。
解説:
この男性は歩行は自立していますが、左上肢の麻痺が重く、肩の亜脱臼があり、腕を常に三角巾で吊っている状態です。その為、左肩には常に鈍痛がありました。遠絡療法では、痛みのあるところには触らずに治療が可能なため、麻痺側の腕や肩には触らずに、健側の足の治療ポイントを刺激することで肩痛は改善しました。肩痛が改善することで、着替えなどの日常生活動作にも改善があります。同時に、出血のあった右大脳に影響しているライフフローを調節することで、脳内の浮腫が改善し、視野の拡がりや耳の症状に改善がみられたと考えられます。
[症例2]脳幹出血後の右半身の痺れが改善した(53才・男性)
主訴:
脳幹出血後、右体幹及び上下肢失調症と右半身の痺れ症状が主な訴えでした。
痺れ:
右半身にビリビリと静電気が起きているような痺れがある(特に右肩・手掌・わき腹・下腿・足裏)
痛み:
右肩の水平外転(水平に開く)で三角筋部に疼痛
初回遠絡療法実施直後「痺れが和らぎ、右手指が動かしやすくなった。」「右足趾の先の痺れが少し良くなった」「肩の痛みが無くなり、楽になった」など痛みや痺れに改善傾向がみられました。
週に3回集中的に3週間治療を実施した結果、肩の痛みはすっかり無くなりました。終了時「遠絡療法のおかげで、肩や腕、足の痺れはだいぶ良くなってきた。治療後は、手指が動かしやすくなる。痺れがだんだん先のほうに遠のいているような感じがする。」との感想をいただきました。
解説:
遠絡療法を実施しました。短期間でも集中して実施できたことが良かったと考えています。痺れなどの異常感覚が軽減すると、残っている機能が十分に発揮できる為に指先の巧緻性なども改善します。足部の痺れも軽減することで、接地時の感覚入力が改善し歩行もより安定します。通常のリハビリ(理学療法、作業療法、言語療法)と同時に遠絡療法を併用していくことで、リハビリテーションの効果もより向上させることができると考えます。
[症例3]脳幹出血による顔面や口腔内、舌、腕から手指にかけての痺れが改善(58才・男性)
H28年9月18日右顔面の痺れ、つっぱり感、左手指~肘の痺れ感により、市立病院に救急入院して脳幹部脳出血の診断を受けた患者様です。入院治療中には左足の痺れ感もありました。10月より左顔面の痺れ感も出現しました。幸い手足の麻痺などの運動障害はなかったため、11月10日には退院となりました。しかし、退院後も顔面や左手指の痺れは続き、担当医師からは後遺症として残る可能性が大きいと説明を受けられました。
治療法を探して当院に相談され、11月18日より治療を開始。初回治療より治療後の痺れが半減するなど改善の手応えあり定期的に治療を継続されました。徐々に症状が戻ってきても以前より良い状態が維持できているのを実感できるようになり、H29 年4月現在は治療前の症状は0.5~1╱10とごくわずかに痺れを感じる程度、治療をすると消失します。
また、治療開始当初にあった、手の冷え、気分の落ち込み、集中力の低下、易疲労感、体がフワフワするような感覚なども改善され、仕事にも復帰されました。病巣部位が脳幹部ということもあり、ご本人が完全に症状が無くなるまでの治療を希望され継続中です。
[H28年11月25日 2回目の治療時の状況]
治療前後10段階で評価(非常に重い10~症状が無い0)
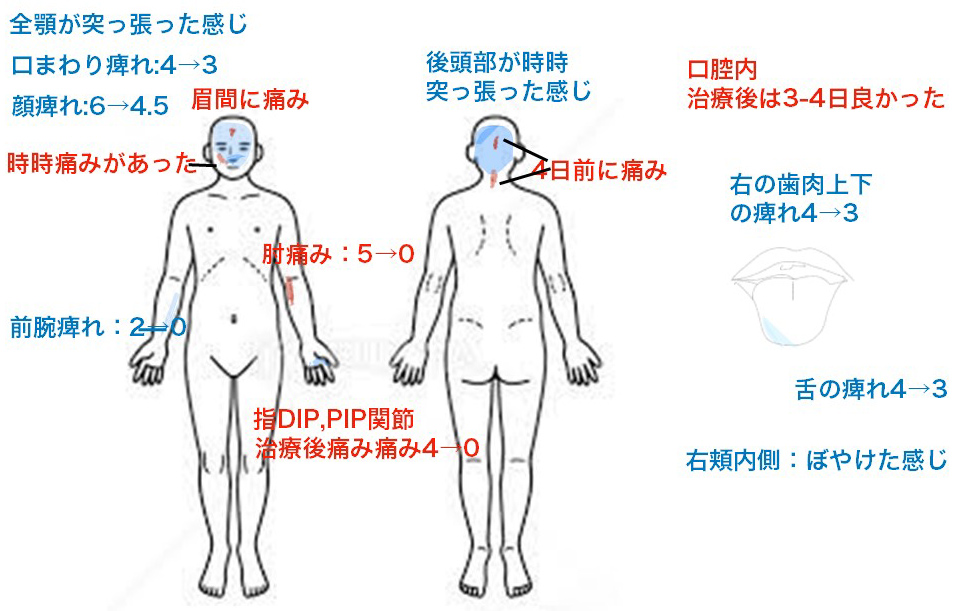
[4月5日現在の治療前の評価]
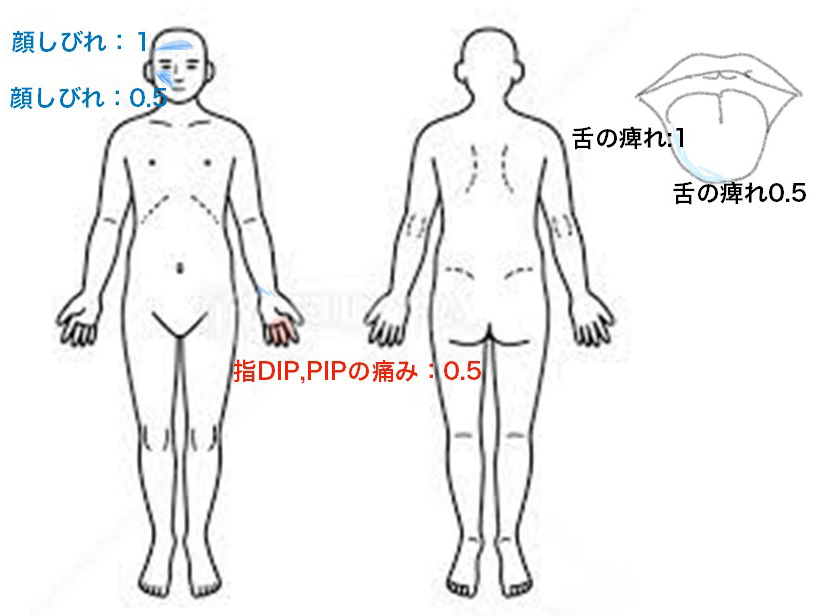
脳幹部出血:小泉医院遠絡医療
解説:
この患者様は、発症後から3ヵ月以内に遠絡療法を開始できました。3ヵ月以内ですと、特に遠絡療法にて脳のライフフローを調節治療を行うことで、脳出血後の微細な脳浮腫などを改善し後遺症を最小限に抑える効果が期待できます。脳出血や脳梗塞の後遺症、特に痺れや痛みは遠絡療法の適用が高いので、症状が固定してしまう前になるべく早めにご相談いただくとより効果を発揮することが可能です。
[症例4]右上肢及び及び左下肢 ピリピリ痺れ・痛み(47才・女性)
H30年1月9日クモ膜下出血および小脳梗塞発症し緊急入院。意識回復後、右上下肢の硬直や全身のバランス障害のため歩行困難。H30年5月11日までリハビリ入院し杖無し独立歩行可能レベルにて退院し職場復帰(弁護士)されました。しかし、発症後9ヵ月経っても右半身のしびれ感、動かしにくさ、左半身の温度覚・痛覚鈍麻、両下肢膝から下のしびれ・痛みがあり、知人の紹介で当院を受診されました。
診察の結果、頚部~間脳~小脳、及び胸椎部・腰椎部に渡る脊髄に影響するライフフローの改善を必要とするとの判断により、遠絡療法による治療を開始。初回の反応はあまりありませんでしたが、週一回の治療を繰り返すごとに15cm位づつ徐々に右半身や両下肢のしびれや痛みに改善がみられ、8回目の治療では起床時の足の痛み・しびれの改善を報告いただきました。インタビューは10回目の治療後(治療開始から3ヵ月目)に受けていただきました。
解説:
この患者様は、発症から既に9ヵ月経過しており慢性期にはいっていました。痺れに対しての服薬治療もしてこられ、一般的な西洋医学では、これ以上の改善は難しいと判断されても仕方ないケースです。幸い、週一回ではありましたがきちんと通院していただいたおかげで、遠絡療法により脳や脊髄のライフフロー(血液・リンパ液・神経伝達物質やイオンなどのエネルギーの流れ)が改善し、それに伴う痛み・痺れが改善しました。

医療従事者向け
1-脳血管障害の予備知識
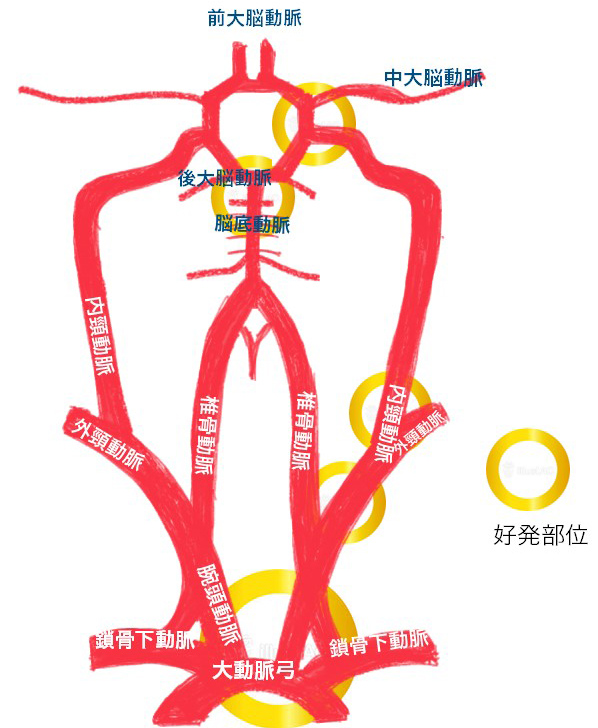
►脳梗塞の好発部位(血管分岐部)
アテローム血栓性脳梗塞の好発部位は血管分岐部や分岐直後の部分に形成されやすい。
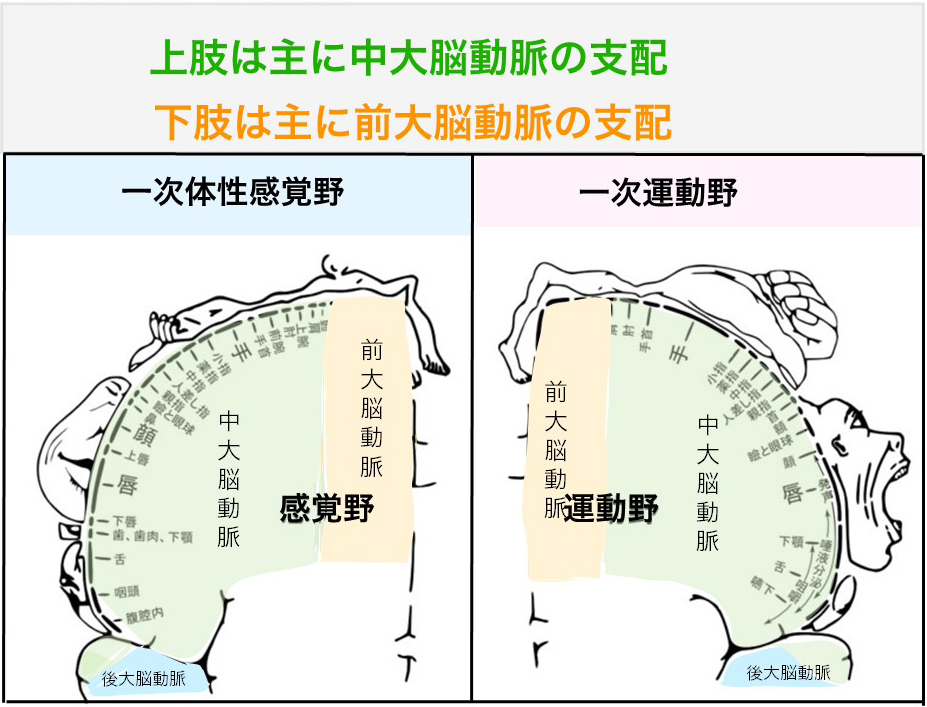
►各大脳動脈の灌流領域

2-脳梗塞
脳卒中と呼ばれる病気の中でも、脳梗塞は脳細胞へ血液を送る血管がつまり、脳細胞が死んでしまう病気です。血管が詰まる原因は様々です。
いままで脳梗塞は「脳血栓症」と「脳塞栓症」に分けられていました。脳血栓症とは、脳内の血管が動脈硬化によってコレステロールや血栓が貯まって徐々に細くなり、最後に詰まってしまうものです。一方脳塞栓症は、脳以外の場所(心臓など)から血栓などの栓子が流れてきて、脳内の血管が詰まるものです。
しかし最近では脳梗塞を発症の原因によって以下の3つのタイプに分けるようになりました。動脈硬化で細くなった血管につまる「ラクナ梗塞」(31%)、高血圧や糖尿病など動脈硬化の因子と最も関連の深い「アテローム血栓性脳梗塞」(33%)、さらに心房細動等の不整脈が原因となる「心原性脳塞栓症」(28%)の3種類です。
(1)アテローム血栓性脳梗塞
「アテローム」とは、粥状硬化という意味で、動脈硬化で起こる血管の変性のことです。
脳内の比較的太い動脈や頚動脈の動脈硬化が進行し、血栓を形成してつまらせたり、血栓が血管の壁からはがれて流れていって、脳内深部の血管をつまらせてしまうことによって生じる脳梗塞です。
原因は生活習慣が関係するので、高血圧、高脂血症、糖尿病、肥満、喫煙などの動脈硬化の危険因子をたくさん持っている人に起こりやすい脳梗塞です。
代表的な症状には、力が入らなくなる、身体の半分が動かない、手足のしびれ、呂律が回らないなどがみられます。血管の狭窄はゆっくりと進行するため、全体の 20-30%には脳梗塞を発症する前に一過 性脳虚血発作(TIA)と呼ばれる病態が先行します。脳梗塞の手前の状態で、一過性に脱力や片麻痺、しび れ、言葉が出てこない、目の前が真っ黒になる、といった症状が現れ数秒~数時間以内に消失するもの です。また、症状が完成し脳梗塞に至った後でも、緩徐に進行することがあります。
アテローム血栓性脳梗塞の治療は、梗塞巣が拡大しないように、抗血栓療法や輸液、リハビリテーションなど、専門医による治療が必要になります。薬物治療は抗血小板薬が中心です。急性期にはアスピリンやクロピドグレルの内服、あるいはオザグレルナトリウムの点滴が行われます。
(2)心原性脳塞栓症
心臓内にできた血栓が脳内血管まで流れて閉塞させるタイプの脳梗塞です。特に心房細動という不整脈や心臓弁膜症などの心臓病をもっている方に多いと報告されています。最近高齢者では、心房細動による脳塞栓症が増加しています。心臓は正常な拍動を示すときには血栓はできませんが、心房細動が生じると血栓が形成されやすくなります。
心房細動は高齢者に多く、70歳をこえると5~10%の人に起こるといわれています。多くの場合、心房細動そのものが命に関わることはありませんが、心房が細かく震えることによって、心房内の血流に澱みができ、血栓を生じ、脳梗塞の原因となります。
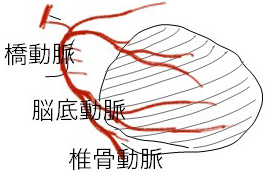
心臓内にできた血栓は、一旦心臓から出ると血流の多い脳へ向かう頚動脈や椎骨動脈へと流れ込み、それが脳内の太い血管を詰まらせるため、急激に意識障害などの重篤な症状が出現し、死に至ることもあります。心原性脳塞栓症では、それまで全く問題のなかった脳血管が突然詰まるため、重篤な症状が突然出現することになります。
しかし、心原性脳塞栓症で比較的よく認められていることは、脳梗塞が完成されているところに再び血流が流れ出す「出血性梗塞」です。出血性梗塞は、小さい場合は症状は何も変化はありませんが、稀に大きな出血となり神経症状が急激に悪化することもあります。
(3)ラクナ梗塞
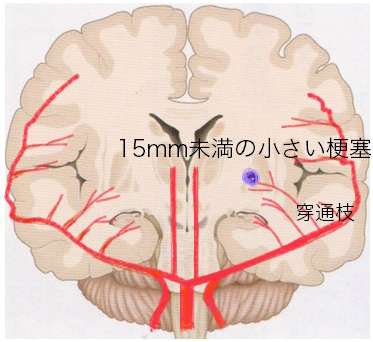
ラクナ梗塞の症状は半身の脱力(運動麻痺)、半身のしびれ(感覚障害)、しゃべりにくさ(構音障害)が主な症状ですが、意識障害が起きることはありません。運動麻痺や感覚障害などの大きな症状がなくても、再発を繰り返すと、認知症、嚥下障害の原因となることがあります。
主な治療には、血液の固まりができるのを抑える薬(抗血栓薬)、脳細胞を保護する薬(脳保護薬)などが使われ、抗血栓薬には点滴薬と飲み薬があります。
遠絡治療による脳の生体の流れ(ライフフロー)の調整で症状改善の可能性があります。
3-脳出血
脳出血とは、脳の細い血管が切れて、脳組織の中に直接出血することです。出血した血液は固まって、血腫と呼ばれます。この血腫は、直接脳の細胞を破壊したり、周囲の脳を圧迫したりして、その部分の脳の働きを障害します。
出血の原因は高血圧、あるいは動脈硬化によってもろくなった血管が裂けることが最も多いと報告されています。これは“高血圧性脳出血”と呼ばれ、約8割を占めます。一方血圧が高くなくても脳出血が生じる場合があります。脳動静脈奇形という脳血管の先天的な異常や、血液自体の異常(血小板の異常や凝固機能の異常)によって脳出血を起こすこともあります。
出血部位は、被殻出血(40%)が最も多く,ほかに視床出血(30%)、脳幹出血(10%)、小脳出血(10%),皮質下出血(10%)があります。
日中活動時に突然急激に症状が出現します。典型的には、突然頭痛や嘔吐が起こり、半身麻痺やしびれを伴っています。出血が次第に増大すると、徐々に意識が薄れて、昏睡状態になることもあります。半身麻痺や言語障害などの重度な後遺症が残ることが多いです。
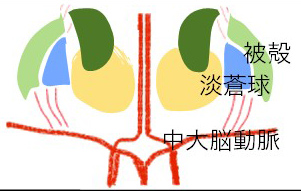
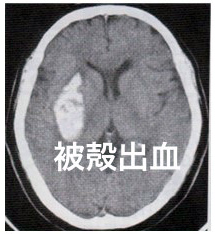
(1)被殻出血
内頚動脈が頭蓋内に入って間もなく枝分かれし、中大脳動脈となりますが、レンズ核線条体動脈はその中大脳動脈から直接出て、径は0.1-0.3mm程度の細い血管です。長期間持続した高血圧になりますと、このレンズ核線条体動脈が動脈硬化を起こすことで小動脈瘤を形成し、これが破綻すると被殻出血になると言われています。
被殻の内側には内包があります。内包は、前頭葉の一次運動野から全身へと続く運動神経の経路です。血腫が増大して内包を圧迫したり、血腫そのものが内包に及ぶようになると、反対側の半身の運動麻痺が出現します。例えば右の被殻出血では左手足の麻痺、左顔面の軽い麻痺を伴います。麻痺の程度は、被殻に限局したごく小さな出血であれば、症状は出ないこともあります。内包が軽く圧迫されているだけだと軽度の運動障害で済みますが、内包に血腫が直接及ぶと高度の麻痺になってしまいます。
右利きの人は言葉を理解してしゃべる機能が左の脳にありますから、左の脳出血が起こると、利き手の右手の麻痺だけでなく言語障害(失語)が起こり、言葉がしゃべれなくなることがあります。
出血が大きいと、眼球は病側へ共同偏視(たとえば、右の被殻出血なら、左手足の麻痺と右側へ両眼球の偏視)、血腫の直径が4-5cmを超えて、容量としては30~50ml以上になりますと、意識障害を起こすようになります。血腫があまりにも大きいと、脳ヘルニアに至り、不可逆的な変化を起こして死亡する可能性があります。
被殻出血の治療方法は、血腫量と意識状態によって変わります。
①血腫が30ml未満で意識レベルが保たれている場合
手術をしても、被殻出血による麻痺が改善することはありません。むしろ、手術に伴う合併症(感染など)の危険性を考慮すると、手術を行わないほうがいいでしょう。
②血腫が30~50mlを超えた場合
意識障害が悪化する危険性が高まります。この場合に手術を行う目的は2つあります。
一つは、血腫による脳の圧迫に伴う頭蓋内圧の高まりが意識障害の原因であれば、これを取り除くことで意識障害からの改善を促し、早期にリハビリを行えるようにするということです。もう一つは、血腫の増大が止まらない場合、生命の危険が迫る可能性があり、手術により回避します。
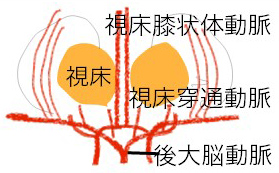
(2)視床出血
視床出血の多くは、高血圧による微小動脈の動脈硬化が原因と考えられます。出血源となる血管は、視床を灌流する穿通枝と呼ばれる極めて細い血管です。
視床は、内包、中脳(大脳脚)、脳室と接していますが、視床自体は比較的小さいので、出血が大きくなると容易にこうした部位に出血が及びます。
視床は、脳の中のネットワークの核をなす要所です。感覚線維を始め様々な線維がここを経由してネットワークを形成しています。視床が出血すると、半身の激しい痛み(視床痛)が起きたり、気分が悪くなり頭痛やめまい、嘔吐などが起こります。出血範囲が拡大すると、呂律が回らなくなり、麻痺やしびれが起こります。また、眼球が下内側をみるような位置になったり、縮瞳したり、対光反射が鈍くなったりすることがあります。内包が障害され、反対側の手足の麻痺が起こるようになります。左の脳出血が起こると、利き手の右手の麻痺だけでなく言語障害(失語)が起こり、言葉がしゃべれなくなることがあります。実際、視床出血の多くは麻痺により気づかれることが最も多いのです。進行すると意識障害が出現し、昏睡睡状態に陥って呼吸状態が悪くなり死亡することがあります。命が助かっても後遺症が残る場合が多いです。
合併症として「急性水頭症」が起こることがあります。正常の脳室には、脳脊髄液が充満しています。脳脊髄液は脳室内で産生され、脳室内から流れ出ていきますが、視床と脳室と接しているため、視床出血の場合、脳室内に出血が進展しやすいことになり、血液が脳室内に流出すると脳室内で凝固し、脳脊髄液の流れを阻害します。すると、脳脊髄液が脳室の中で鬱滞して、結果的に脳室が拡大します。拡大した脳室は周辺の脳組織を圧迫し、水頭症を発症します。水頭症は、単独で意識障害の原因となります。しばしば、視床出血は小さいのに水頭症のために意識障害に陥ることがあります。
視床出血そのものに対して、基本的に手術は行われません。その理由として、一つは視床が脳の深いところに位置し、到達が容易でないこと、もう一つは視床という小さな部位に沢山の機能が詰まっており、手術により視床の機能を回復できないばかりか視床を更に損なう可能性があり、手術によって患者さんの状態の改善が得られないと考えられているからです。しかし、脳室内出血に伴う水頭症に対して脳室外ドレナージという手術を行うことがあります。
治療の中心は点滴、栄養管理、リハビリになります。主な点滴は、降圧剤、止血剤、脳圧降下剤などの投与になります。片麻痺が生じますので、止血が完成し、全身状態が安定すれば直ちにリハビリを開始すべきです。高度の片麻痺に対するリハビリは、半年程度続く場合があります。
(3)脳幹出血(橋出血)
脳幹出血においては、橋からの出血が最も多いです。橋出血の原因は、高血圧や脳血管の病気などの影響によるものです。
脳出血の約1割にみられ、急激に意識を失う危険な状態になります。症状には、体のこわばりやめまい、頭痛、嘔吐、意識障害、呼吸障害、四肢のマヒ、眼球運動障害などがあります。発作を起こすと数分で昏睡状態になり、数時間で死亡するケースもあるため、早急に治療をすすめていきます。
橋出血は、手足が動かなくなります。目も固定し、また瞳孔(黒目の真中)が非常に小さくなります。瞳孔の大きさは脳の病気の時には非常に重要で、意識障害があり、瞳孔が5mm以上に開き、光を入れても縮まない場合は危篤状態です。
橋出血の治療は、グリセオールという薬剤の投与を受けると、橋出血の症状の悪化と脳浮腫を予防することが出来ます。痙攣や発作を予防するために抗痙攣剤を服用することもあります。電解質とブドウ糖を含んだ輸液を受けると、めまいの症状を緩和することが出来ます。降圧薬の飲む治療法で、血圧を下げて脳への負担を少なくすることが出来ます。強心剤の投与も効果があります。
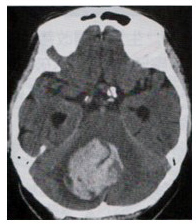
(4)小脳出血
小脳出血は、長い間高血圧が存在すると、動脈硬化が進行して動脈が徐々に脆くなり、どこかのタイミングで動脈が破れることで、小脳出血の発症に至ります。高血圧性小脳出血の場合、小脳の歯状核という部分の血管から出血することが多いと言われています。肥満や運動不足、食生活の乱れ、塩分過多、ストレス、喫煙などは高血圧の発症に関与しているため、これらの因子は小脳出血でも重要な誘因です。
小脳は、体のバランスを取る部位です。小脳で出血が生じると体のバランスが悪くなり、歩行ができる場合でも、酔っ払ったような歩行になります(酩酊様歩行)。また、めまいを生じる場合があります。めまいを生じると気分が悪くなり嘔吐します。その他、バランス障害ですから、歩行や座位の保持が困難になり、出血した側と同じ側の手足の細かい動きが出来なくなります。利き手と同じ側の出血では、上手に手で箸を持ったり字を書いたりができなくなります。バランスの悪さが原因で、呂律が回らなくなります。断綴性言語(だんてつせいげんご)の構音障害が発生します。
また、後頭蓋窩の頭蓋内圧が高まり、出血の大きさにより様々な程度の頭痛を伴います。出血が大きくなると意識障害を伴い、極めて大きいと命が危険に晒されます。眼振や共同偏視と言った眼球運動の異常を伴うことがあります。
比較的大きな小脳出血が生じると、小脳や脳幹が圧迫され、小脳や脳幹の機能が低下します。後頭蓋窩に入っている小脳や脳幹が小脳出血多量の関係で、後頭蓋窩に入りきれなくなった小脳や脳幹が押し出されて、上に飛び出したり(上行性テントヘルニア)、大後頭孔から頭蓋外に飛び出したり(大孔ヘルニア)します。また出血量が多くなると、中脳水道や第四脳室といった脳脊髄液の流出路が閉塞してしまい閉塞性水頭症を起こします。
手術は血種の大きさにより判断し、血腫の最大径が3cmを超えると手術、3cm未満だと内科的治療が勧められます。
この理由として、血腫が3cm未満だと周囲の小脳や脳幹への圧迫が強くなく、後頭蓋窩のゆとりもあるので、手術をしてもそれほど状態が改善するわけではありません。むしろ、手術による体への侵襲や合併症の問題を考慮すると、手術をしない方がいいということになります。
一方、血腫が3cmを超えると後頭蓋窩の圧が高まり、意識状態が悪化することが多くなります。また、発症直後は大丈夫でも、そのうち周囲の脳が腫れてきて、後から悪くなることもあります。また、3cmを超えると閉塞性水頭症を合併する確率が高くなります。このような状態では、意識レベルの改善や救命を目的とした手術を行うことが推奨されています。
(5)皮質下出血(脳葉出血)
大脳の表面を覆っている部分を皮質と呼びます。皮質下出血とは、この皮質の近傍からの出血を指します。全脳出血の約10%を占めます。出血の原因は、非高血圧性のものが過半数存在します。若年者では脳動静脈奇形、高齢者では脳アミロイドアンギオパチーによるものが多いです。
脳表面に分布する皮質枝(前大脳動脈、中大脳動脈、後大脳動脈から分枝する細い血管)は大脳皮質に血液を送っています、これらの皮質枝が破綻して起こることが多いです。
皮質下出血では、頭痛やてんかん発作のほかに、出血部位によって様々な症状が出現します。頭頂葉の出血が最も多く、対側の感覚障害、手指失認、失書、失算、左右失語などの症状が見られます。前頭葉出血では、対側の運動麻痺、Broca運動性失語。側頭葉では、視野障害Wernicke感覚性失語が見られます。後頭葉では視野の同名性半盲が出現します。
脳皮質下出血の治療は、大きさや出血の原因となる病変により異なります。脳表からの深さが1cm以下のものでは特に手術の適応を考慮して良いとされていますが、大きさや症状を踏まえたうえで検討する必要があります。一方、アミロイドアンギオパチーによる出血の場合には、脳の血管全体が脆弱なこともあり、年齢や脳の萎縮の程度などを考慮した上で判断し、手術そのものには消極的な考えもあります。
4-クモ膜下出血
(命の危険に繋がりやすい出血)
脳は、一番外側の硬膜、くも膜、内側の軟膜という3層の脳膜に覆われています。くも膜と軟膜の隙間には、脳に豊富な酸素と栄養素を届けるたくさんの太い動脈があって、くも膜下出血(subarachnoidhemorrhage(SAH))はこの部分の動脈が破れて出血した場合で、命の危険につながりやすい出血です。
原因の約90%は、脳動脈瘤の破裂から発症するとされています。脳動脈瘤自体には自覚症状がありませんがMRIによる詳細な検査で発見できます。
クモ膜下出血の前兆症状は、頭痛はそれほど強くない場合もありますが、血圧が激しく上昇・下降します。視力低下、めまい、吐き気や嘔吐、意識低下などを伴います。前兆症状はしばらくすると消え、その後にくも膜下出血を起こします。クモ膜下出血の症状は、突然強い頭痛が起こってよくならない、経験したことがないほど激烈な頭痛、どんどん強くなる頭痛、バットで殴られたような突然の激しい頭痛、悪心、嘔吐、意識障害、けいれん、項部硬直などが見られます。頭部CTで、ヒトデ型の高吸収域が検出されます。
上記の症状があれば、早期発見は生存率に大きく関係しますので、一刻もはやく治療できる病院へ受診してください。
当院での治療実績が多い疾患
交通事故後遺症
頚椎捻挫(外傷性頚部症候群)